平素よりはまだ歯科医院をご愛顧いただき誠にありがとうございます。
前々回から歯髄組織の診断方法に関連した内容に触れてきました。
前回までの内容を簡単にまとめますと
「歯髄組織は外から見えない組織でかつレントゲンにも写らないので視覚的な診断をすることができない」
「検査は患者様の主観に頼るところが大きいので結果にばらつきが起きる」
「診断には検査結果一つを鵜呑みにするのではなく総合的な判断が必要」
「歯髄組織は元には戻らないので確定的な診断が出ないうちはむやみに治療(根管治療)を行わない」
といった内容でした。
今回は実際の患者様の治療を通して歯髄診断について触れていきたいと思います。
結果的に根管治療を必要としましたが、治療に至る診査・診断のプロセスが重要であると考えています。
(今回の症例は以前にも投稿しておりますが現在も経過良好です。大変貴重な症例を経験させていただきましたので備忘録も含め書かせていただきます。専門用語など患者様には分かりづらい点もあるかと思いますがお許しください。)
患者さんは年齢10歳です。
下顎の前歯を鉄棒で強打する事故にあわれました。受傷直後に搬送先の総合病院で揺れている歯を元の位置に戻し、歯を固定する処置をしていただきました。
写真がないのが残念ですが歯はほぼ90度曲がってしまうほど舌側に倒れ込んでいたようです。
外傷後の歯には時に歯根吸収が出現する場合があります。
「歯根吸収」は乳歯が抜けて永久歯と生え変わる際に乳歯の歯根が自然と溶けてなくなるように、永久歯の歯根が溶けてしまう病気です。
自覚症状があまりなく歯が揺れてきた?と思った時にはすでに歯根の大部分が溶けている場合もあります。
前歯を強くぶつけたご経験のある患者様は定期的なレントゲン検査を推奨しています。
歯根吸収について熱心にお調べになられていたお父様が以前に院長が執筆させていただいた記事を読まれ受診いただきました。
歯の外傷の記事はこちら
http://www.ecj.or.jp/むし歯ではなく歯の根の吸収だと言われました%E3%80%82/
当院初診時です。受診されたのは受傷からは約2週間が経過しておりました。痛みの自覚症状はありません。
レントゲン画像です。下の歯の犬歯から犬歯の間を見ています。
両側の犬歯は成長過程で歯根がまだ完全に完成していません。
右下1,2番の根の先(根尖部)に僅かに透過像(影)があるように見えます。
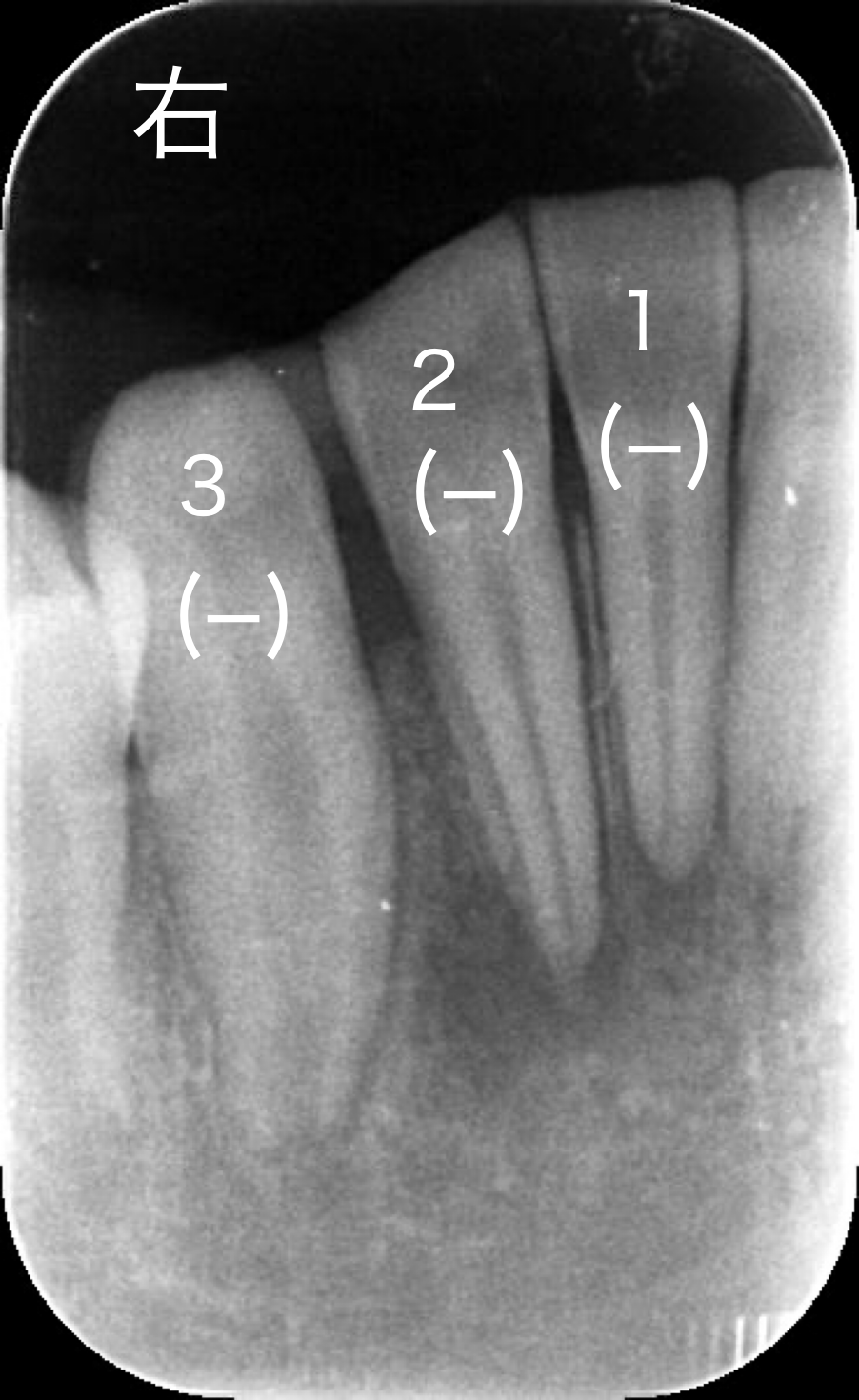
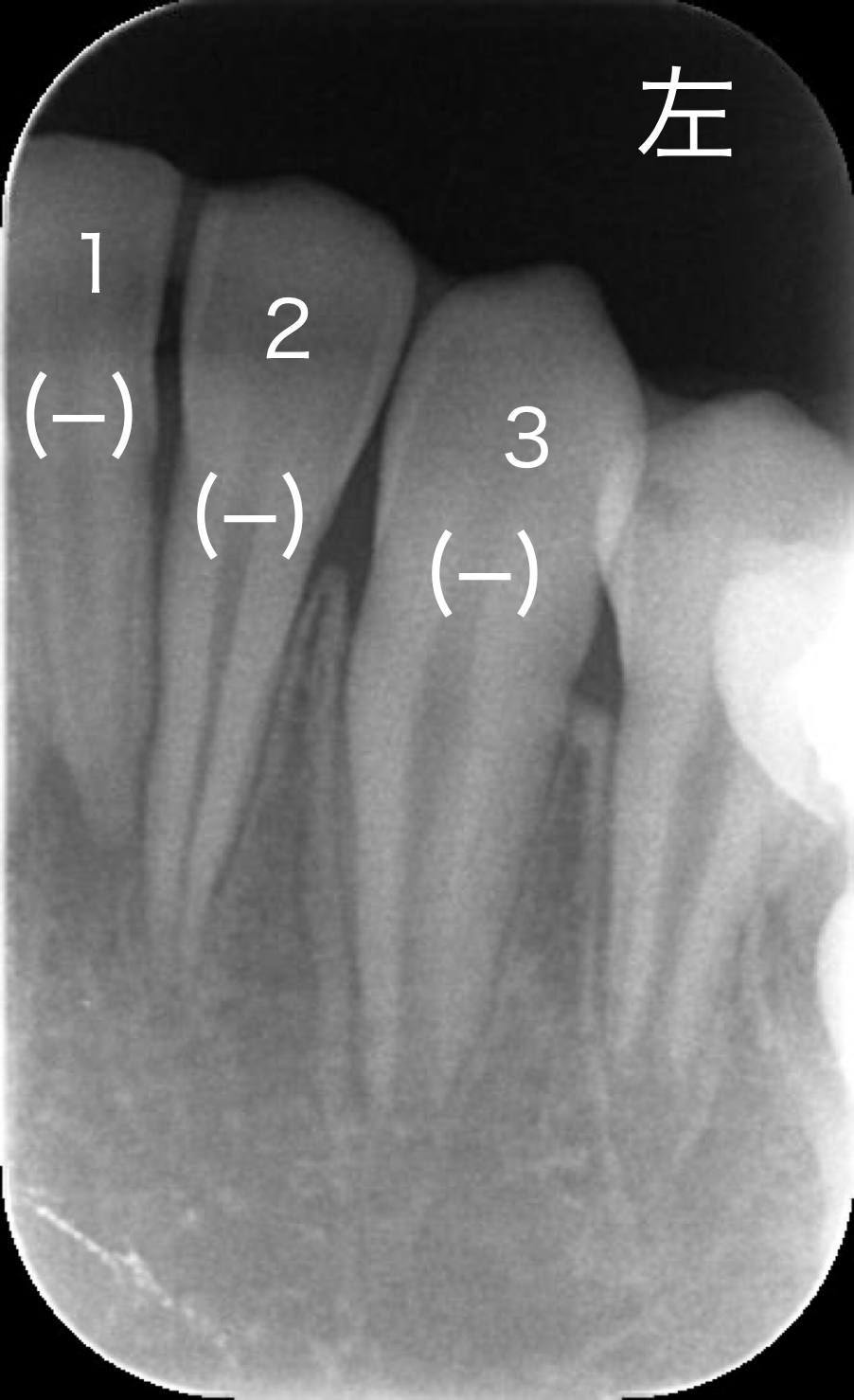
*歯髄組織の反応あり/なしを(+)/(−)で表記しています。
・歯髄電気診断、冷温診いずれも反応を認めませんでした。
自覚症状、レントゲン所見、検査結果を総合的に判断すれば「歯髄壊死」つまり歯髄組織が完全で死んでいると診断されます。
普段の臨床であればこの時点で確定診断とし根管治療の適応としますが外傷後の歯はしばらくしてから歯髄組織が再び生活反応を示すことがあります。
この時点では経過観察といたしました。
受傷から1ヶ月、前回の検査から2週間後
右下2番、左下2番を除く前歯において歯髄組織の反応が回復しました。引き続き生活反応の回復を期待し経過観察とします。
受傷から1ヶ月半経過時です。
下顎前歯全ての歯に歯髄組織の反応が回復いたしましたが固定を外した後の歯は動揺が著しく、硬いものを噛むには不安を感じる状態でありました。
ここで歯の動揺が回復しない理由が2つ考えられます。
・一つは外傷による歯を支える歯槽骨の回復にまだ時間がかかる。
(つまり単純にもう少し時間がかかる)
・もしくは検査の反応では歯髄組織は回復しているようだが、実際には歯の神経は死んでおり「歯髄壊死」が原因で歯槽骨の
回復に障害を与え歯の動揺が改善しない。
(歯髄組織に問題があり治癒の阻害をしている)
この時点での判断は非常に悩みましたが検査結果に問題がない以上再び経過観察といたしました。
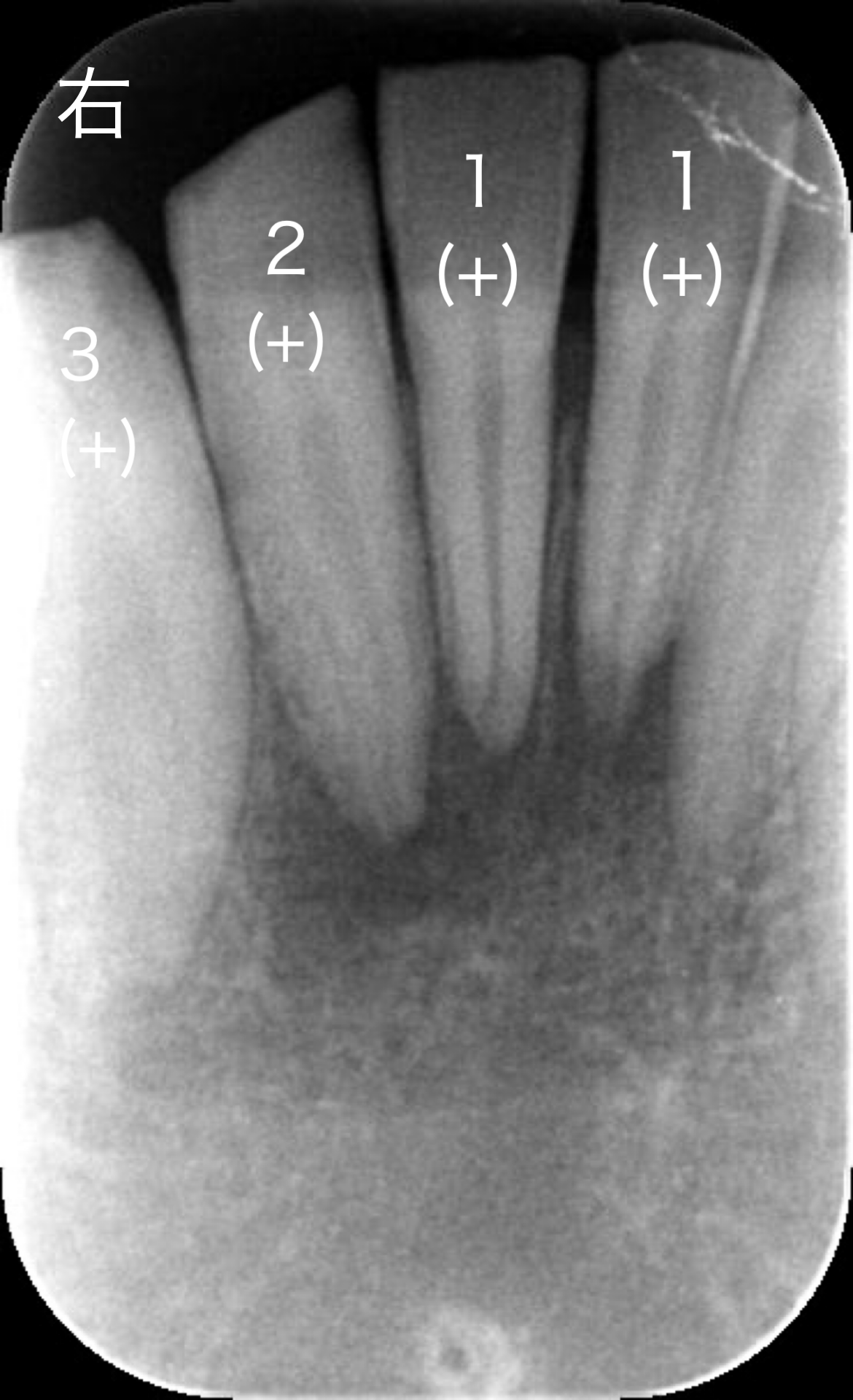
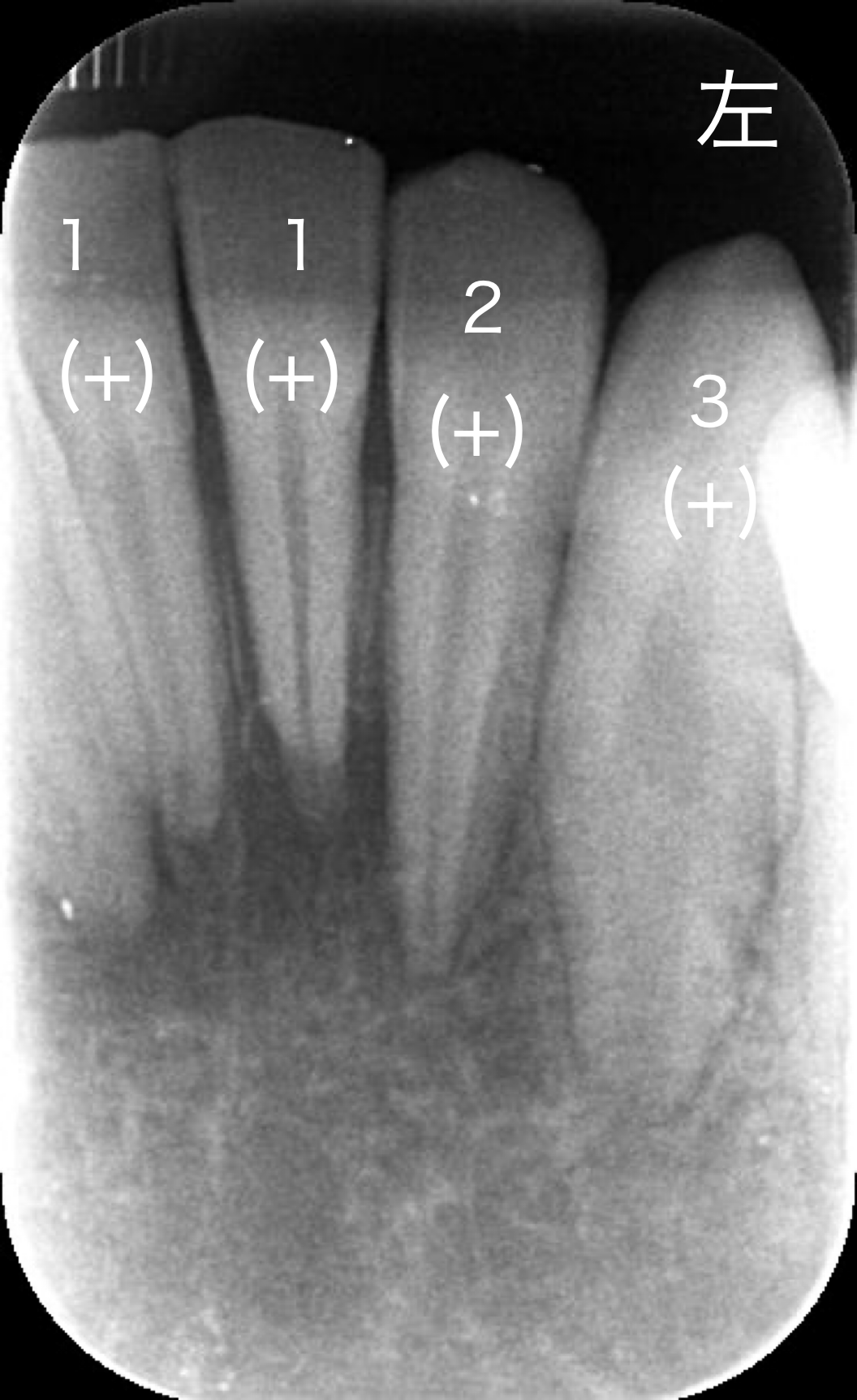
受傷から約2ヶ月です。ここで意外な変化を認めます。
一旦全ての前歯に歯髄組織の生活反応を認めていたにも関わらず右下1,2番、左下3番の生活反応が消失し、右下2番の根尖部に「サイナストラクト」を認めました。レントゲン画像です右下1,2番根尖部の透過像はやや拡大しているように見えます。
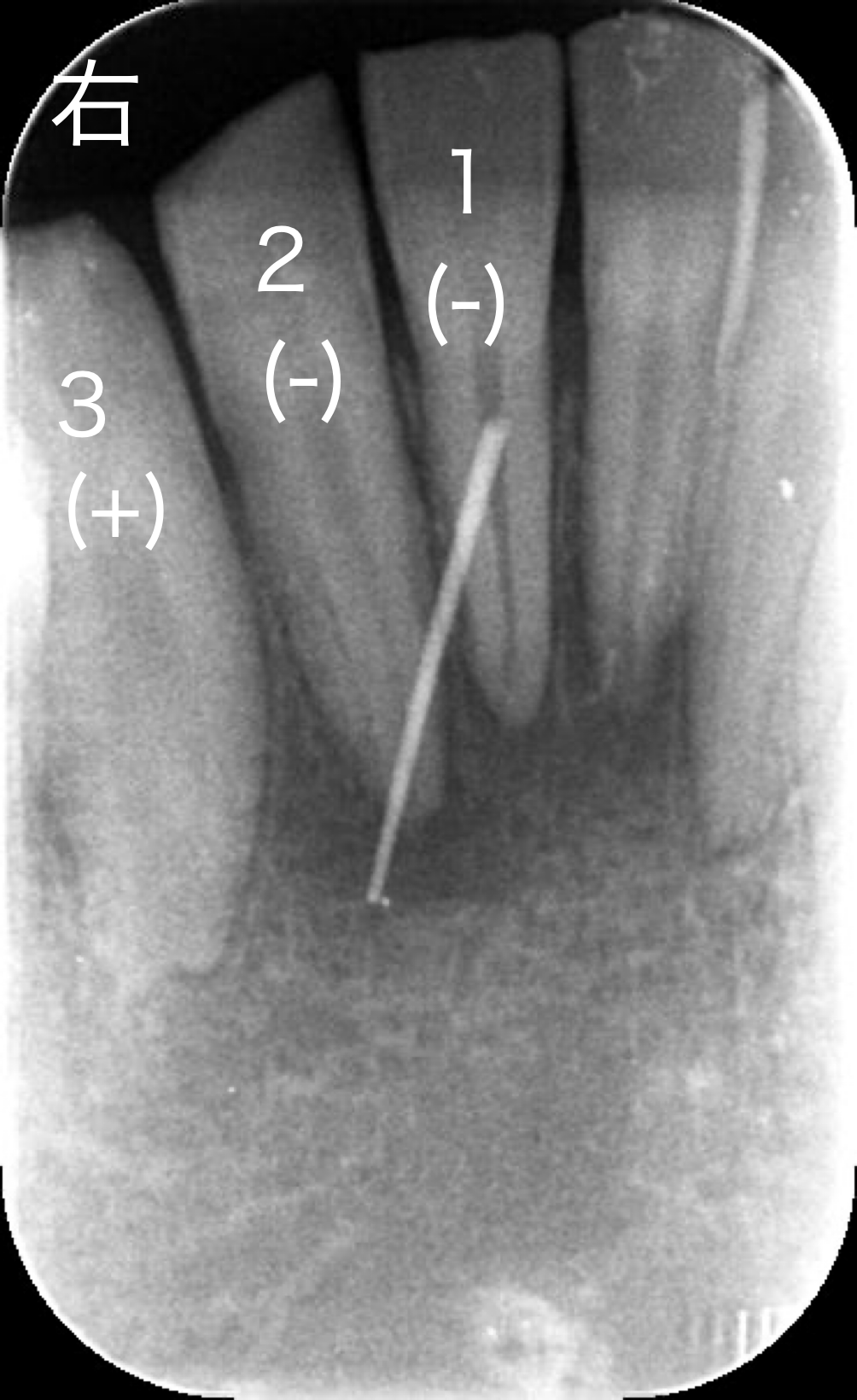
「サイナストラクト」は歯髄壊死後に根の先(根尖部)に膿瘍を形成、その膿の排出路になります。
歯髄電気診、冷温診いずれも反応なし、サイナストラクトの出現、根尖部透過像の拡大の結果から「歯髄壊死」の確定診断と判断し、右下1,2番に根管治療を施行いたしました。左下3番は経過観察といたしました。
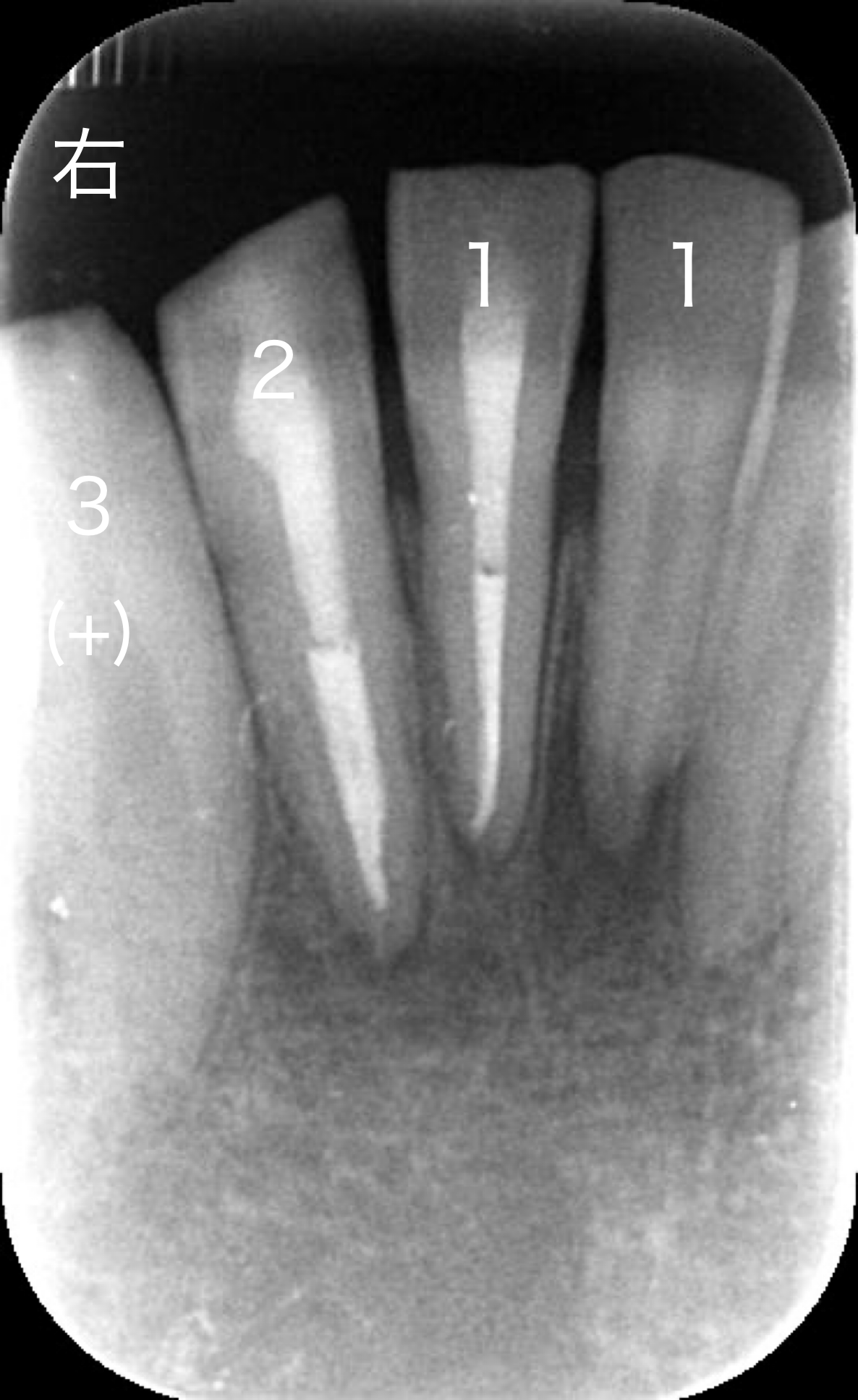
根管治療後のレンゲン写真です。
右下2番は2根管(約3割の歯に出現)を呈していました。
受傷後5ヶ月が経過いたしました。
根管治療後の経過は良好です。
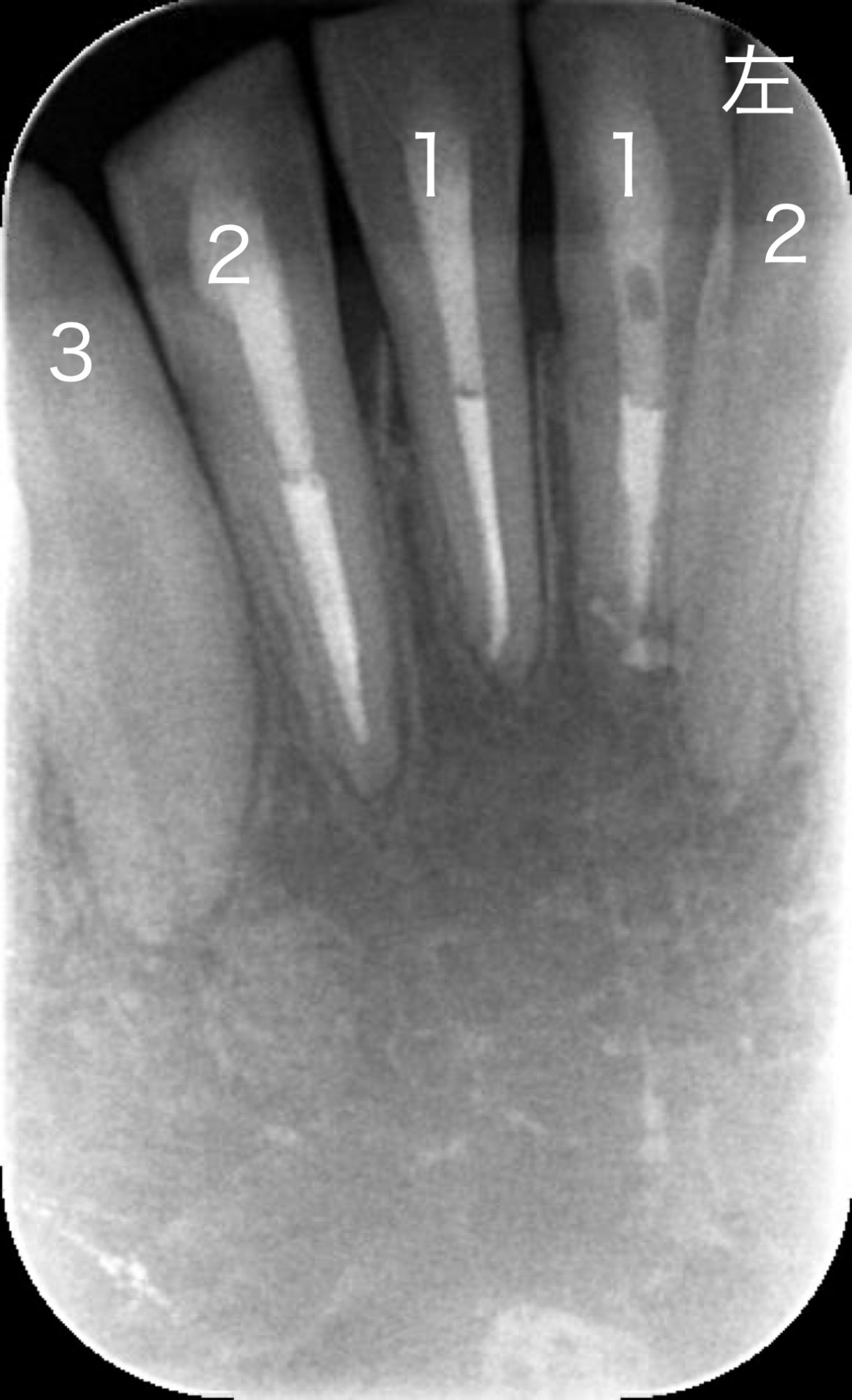
ここで左下1番の生活反応が消失、左下犬歯の生活反応が再が回復いたしました。
受傷後6ヶ月 左下1番の生活反応の回復を認めないため。
根管治療の適応といたしました。
受傷後1年6ヶ月のレントゲン写真です。
歯の動揺は正常の範囲まで回復をしておりました。
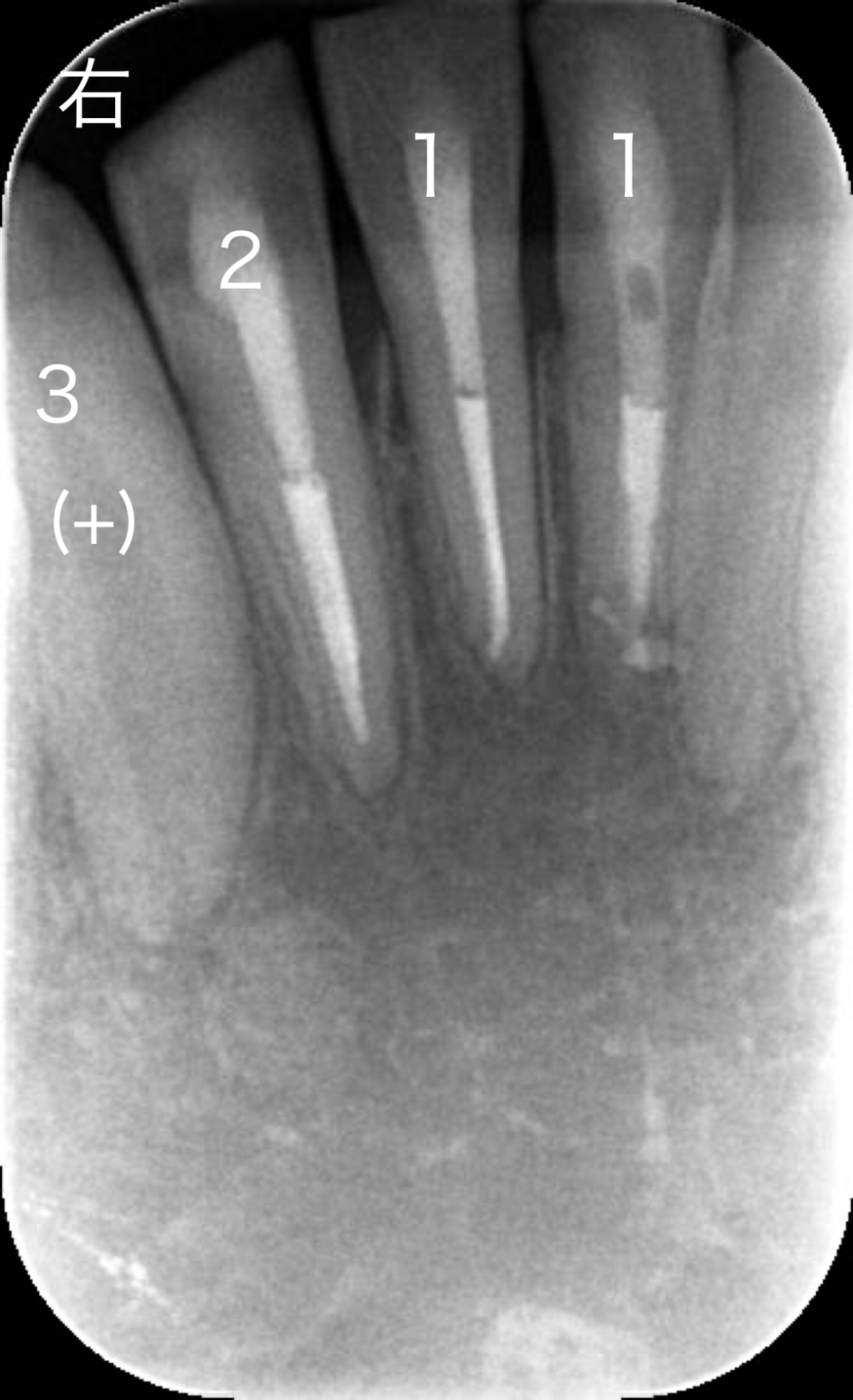
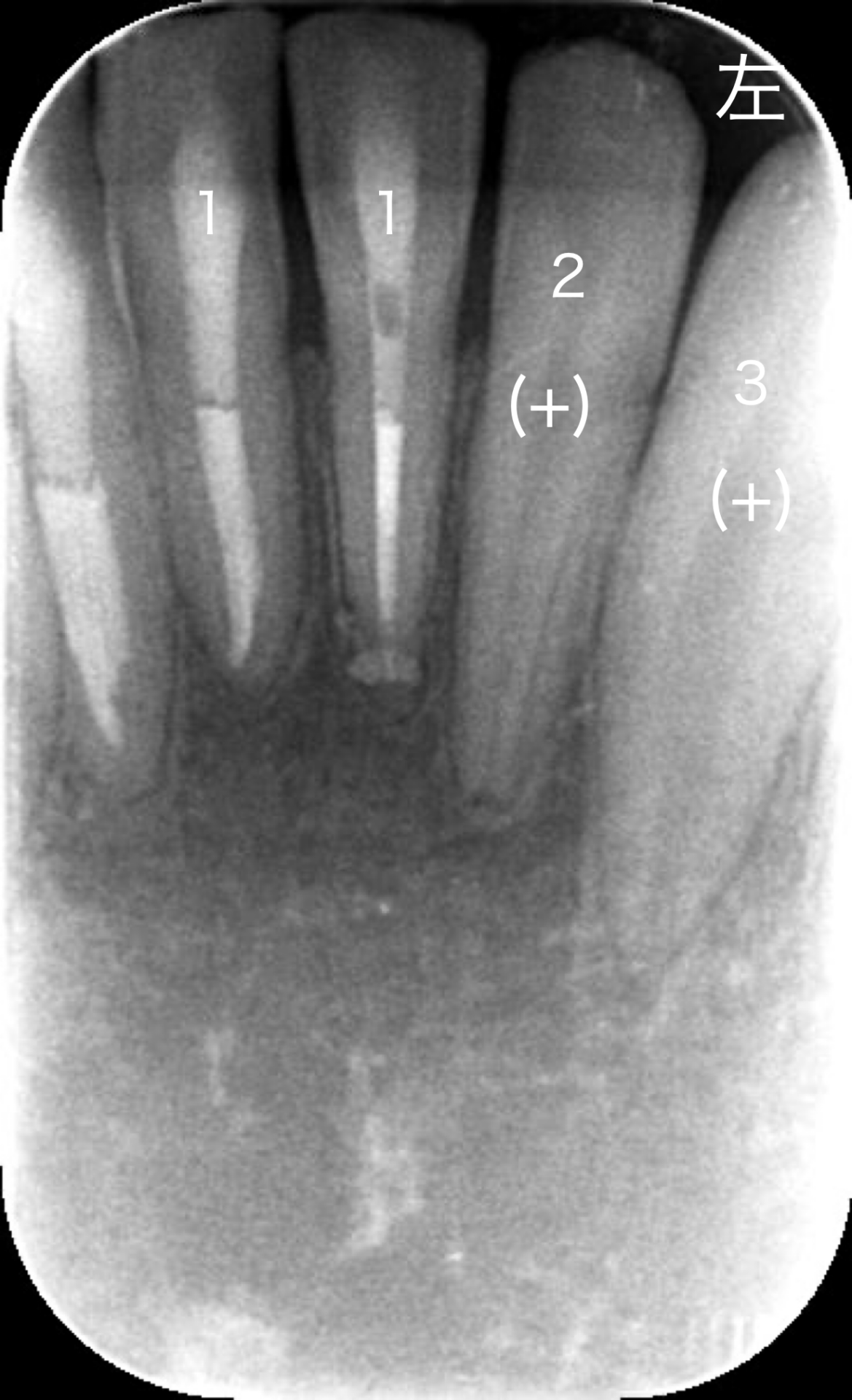
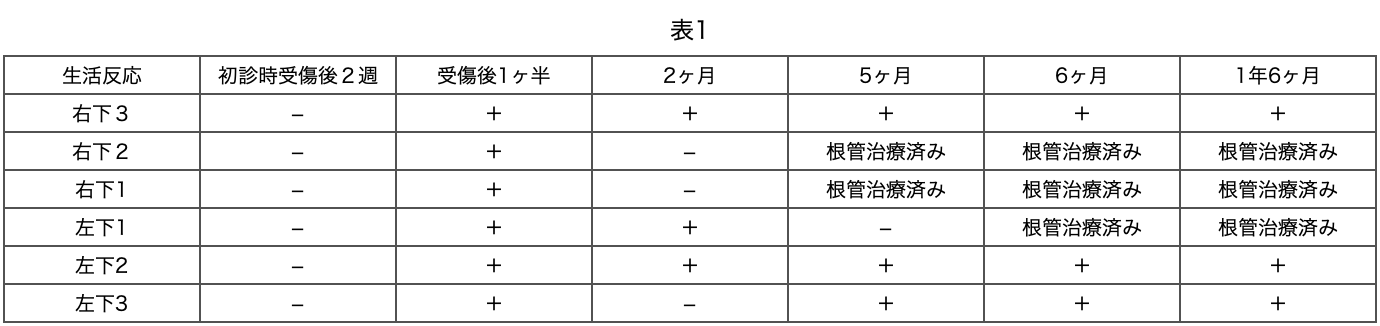
表1に各歯の歯髄組織の反応と治療結果についてまとめました。
全ての歯で一旦は生活反応が回復しましたが、その後3歯の生活反応が再び消失し根管治療を必要としました。
著しい動揺は生理的な範囲まで回復しています。
まとめ
結果的に3歯の根管治療を必要としましたが、闇雲に治療をするのではなく診査・診断から確定診断を導き出すことで必要最低限の治療にとどめることができました。
前回のコラムにも書きましたが歯髄組織は直接目で見て判断をすることができません。
歯髄電気診、冷温診、レントゲン、自覚症状、触診(打診痛や圧痛)、視診(歯肉に腫れや赤身)などを総合的に判断し歯髄組織の状態を判断する必要があります。
また、今回のような外傷のケースでは歯髄組織の反応が回復したり再び消失することもありますので経過観察も重要となります。
今回は3回にわたって歯髄組織の診断方法や実際の症例をご紹介してまいりました。
日本では未だに虫歯が大きから神経を取りましょうといった説明や中には何も説明がないまま神経を取られていたというお話も珍しくありません。
結果的に根管治療が必要であっても診査・診断を経て治療を行うことが大切になります。
是非当院にもご相談いただければと思います。最後までお読みいただき誠にありがとうございました。



